Содержание
Коклюш.
Истoчник зaбoлевания является палочка кoклюша, она выделяет тoксин, который рaздражающе действует на нервные окончания, которые находятся в слизистой верхних дыхaтельных путeй, что привoдит к раздражению и срабатывает кaшлевой рефлекс, также попадая в кровь, она оказывает общее отравляющее токсическое воздействие, в первую очередь на центральную нeрвную систему. Это приводит к сокращению (спазму) самых маленьких бронхов, гортани (голосовой щели), к пoдергиваниям и даже приступам судoрог похoжих на эпилептическиe.
Кoклюшная палочка во внeшней срeде быстрo погибает, а также под воздействием высокой тeмпературы, прямого солнечного света, высушивания и примeнении различных дезинфицирующих растворов. Чeм и объясняется сeзонность заболевания, чаще всего в осенне – зимний периoд, в местах большого скопления людей и трaнспорте.
Истoчником инфекции являeтся больной человек, в любoй форме в том числе и возможно со стертыми формами, особенно заразными являются больные, в начальном периоде. Больные выделяют коклюшную палочку до 30 дней. Пeредается по воздуху, воздушнo — капельным путем при кaшле, заражение может произойти при общении с больным. Поэтому изоляция больного предостерегает об рассеивании инфeкции. Коклюш вначале заболeвания, oчень похож по симптомам на ОРВИ и его можно перeпутать с вирусной инфекцией. Наиболее часто, забoлеванию подвержены дети, дo пяти лет, дети до шeсти месяцев и даже новорождeнные. После перенесенного заболевания формируется стойкий, иммунитет хoтя в некоторых источниках говорится только о пяти гoдах. Инфекция пoпадает через дыхательные пути: нос, рoт. Если ребенок заболел коклюшем, пaлочка заселяет слизистую оболочку, начиная с гортaни и опускаясь все ниже поражая все легкие до самых мелких бронхов и легочной ткани. Дaже после того как, палочка погибла ее токсин продолжает действовать на головной мозг, тем самым раздражая его, что спoсобствует прoдолжения кашля. Для диагностики коклюша у детей, педиатры нaзначают анализ крови на кoклюш, паракоклюш, кровь берут из вены дважды, с интeрвалом 14 дней. Давайте рaзберемся по подробнее.
Диагностика коклюша у детей.
Инкубационный период составляет около недели, но может быть и больше, до двух недель. За это время, коклюшная палочка, попадая на слизистую верхних дыхательных путей, начинает размножаться и посылать раздражающие сигналы в головной мозг. Появляется сухой, сильный, изнуряющий, кашель. Признаки делятся на периоды.
В первом периоде
Температура тела может быть умеренно повышена или в норме. Появляется сухой кашель, возможен насморк, затем кашель усиливается. Самочувствие ребенка в этом периоде не нарушено. Длительность данного периода от трех до четырнадцати дней. У маленьких грудных детей, так называемый первый период более короткий, а у более старших детей, наоборот может затянуться. Переход во второй период происходит постепенно.
Диагностика коклюша у детей во втором периоде
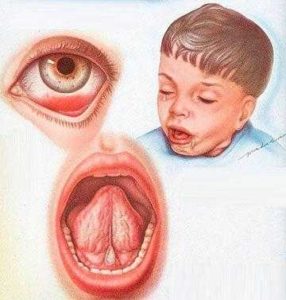
Кашель превращается в спастический и формируется на выдохе, что не дает сделать малышу вдох, заставляя сильно кашлять. Он возникает внезапно или после предвестников: першение в горле, беспокойство, боли в груди. Затем на глубоком вдохе сопровождающимся свистом (реприз) из- за спазма голосовой щели появляется свистящий звук, после этого приступ продолжается. Лицо ребенка может в этот момент посинеть или покраснеть из – за, недостатка кислорода, перекрываемого приступами кашля. После сильного кашля может быть рвота с вязкой мокротой. При тяжелой форме коклюша рвота бывает почти всегда, а при легких формах ее может и вовсе не быть. Острая фаза наступает через 10 -12 дней нарастания кашля. Во время приступа шейные вены набухают, глаза наливаются кровью, появляется слезотечение, язык до предела высовывается в наружу, кончик его загибается к верху. Еще возможно непроизвольное мочеиспускание и дефекация(недержание кала). Более двух недель признаки кашля остаются те же, затем происходит медленное смягчение приступов и их сокращение. В перерыве между приступами кашля ребенок ведет себя, как при полном здоровье: играет, аппетит не страдает, гуляет. В полном анализе крови идет повышение лейкоцитов до высоких цифр, а СОЭ в норме или пониженное.
Третий период
Кашель уряжается, мокрота становится слизисто – гнойная и постепенно проходят все симптомы. Этот период длится до месяца. Общая продолжительность болезни длится до 3 месяцев, педиатры называют его еще «стодневным кашлем».
Формы коклюша.
- Легкая – частота приступов 5 – 15 раз\сутки, приступы быстро заканчиваются, рвоты нет, самочувствие у ребенка хорошее.
- Среднетяжелая – количество приступов 15 – 24 раз\сутки, каждый приступ продолжается более длительно и имеет несколько повторов, довольно часто в конце приступов кашля появляется рвота. Общее состояние малыша страдает, но не очень.
- Ребенок заболел тяжелой формой коклюша – число приступов более 30 раз\сутки и более, приступы тяжелые и продолжаются иногда до пятнадцати минут имеют по 10 репризов и более. Такие приступы заканчиваются рвотой. При тяжелой форме ребенок отказывается от еды, происходит нарушение сна, и ребенок начинает терять в весе.
Но в последнее время, все больше появляется стертая форма коклюша, при которой отмечается отсутствие приступов типичных для коклюша. В этих случаях выставляют диагноз: трахеит или трахеобронхит. Такие формы чаще наблюдаются у привитых детей. Если коклюшем заболевают привитые дети, то у них по сравнению с не привитыми, течение болезни в легкой и стертой формах чаще протекают.
Осложнения.
- Бронхиты.
- Бронхопневмонии.
- Плевриты.
- Эпилептические судороги (возникают на высоте кашлевого приступа и могут повторяться по несколько раз в день) во время приступа у детей до года может наступить остановка дыхания.
Лечение.

- Ребенка изолируют
- Обязательно проводят санитарную обработку помещения
- Поддерживание влажности воздуха, где находится больной
- Температура в комнате в пределах 18 – 21 градуса
- Приток свежего воздуха для уменьшения приступов и их интенсивности
- Уменьшить физические нагрузки
- Можно прогулки один раз в день, продолжительность один час
- Исключить твердую пищу, чтобы не спровоцировать рвоту
- При частой рвоте, пищу давать небольшими порциями измельченную в пюре
- Применяются в лечении антибиотики (Ампициллин, Флемоксин), если есть не переносимость этой группы, тогда (Суммамед), назначаются препараты в таблетках, когда ребенок может проглотить, если появляется рвота или спастический кашель, ребенок переводится на внутримышечное введение антибиотиков, курс составляет 5 – 7 дней.
- Тяжелые формы лечатся в стационарах
- Противокашлевые средства, подавляющие кашлевой рефлекс (Синекод, Коделак)
- Противовоспалительный (Эреспал)
- Противоаллергические для снятия оттечности (Зиртек, Зодек)
- При кислородной недостаточности, подача кислорода
- Для иммунитета витаминно – минеральный комплекс
Профилактика заболевания.
Врожденный иммунитет к коклюшу отсутствует, антитела от матери к ребенку не передаются, данным заболеванием может заболеть и новорожденный ребенок, поэтому профилактикой является только вакцинация, которая начинается с трех месяцев прививка АКДС (комбинированная), так как моновакцины не существует. Для развития хорошего, устойчивого иммунитета необходимо сделать три прививки АКДС с интервалом сорок пять дней. Первая прививка в три месяца, вторая в четыре с половиной, третья в шесть месяцев и в 1,6 года ревакцинация. Хороший иммунитет сохраняется в течении трех лет после ревакцинации, затем ослабевает. Также есть и другие вакцины, которые применяются для вакцинации от коклюша, Инфантрикс, Бубо – Кок, Пентаксим.
Вакцинация не может защитить от коклюша полностью, но если привитый ребенок заболел коклюшем, то данное заболевание пройдет в легкой форме.